انواع درماتیت
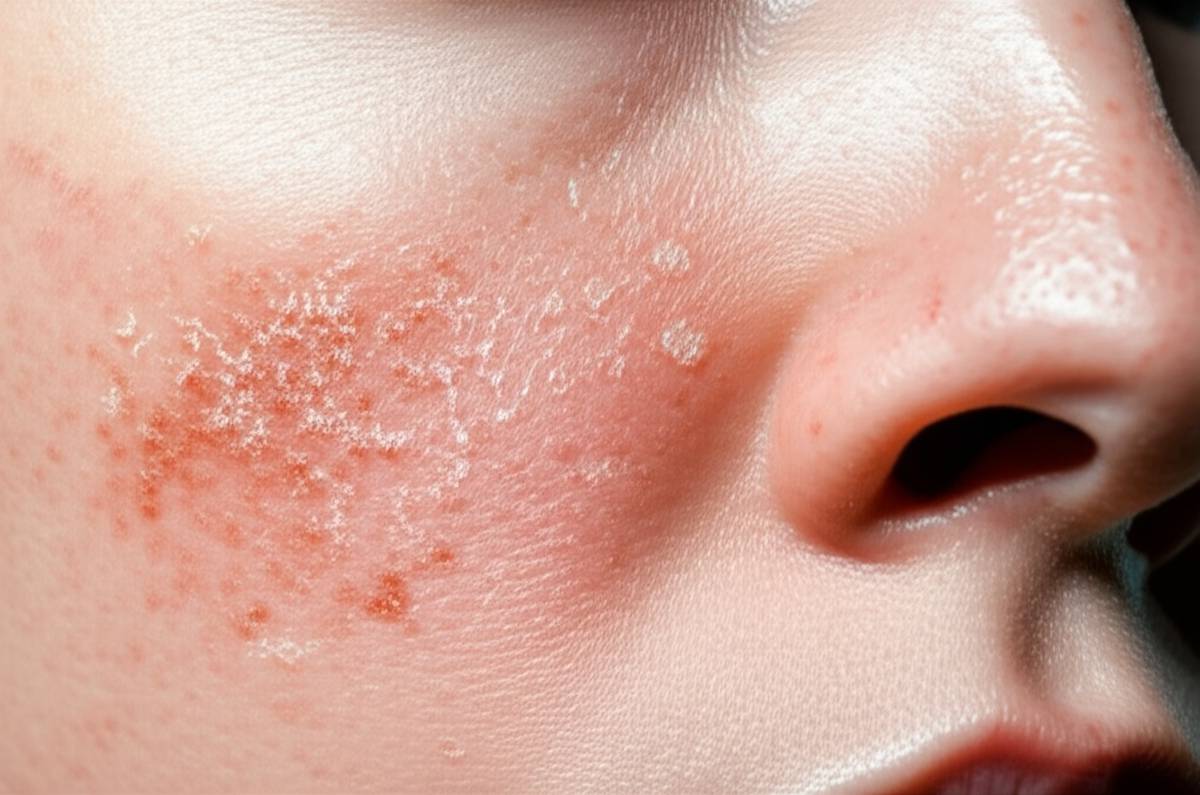
درماتیت و اگزما اصطلاحاتی هستند که به التهاب پوست اشاره دارند و طیف وسیعی از شرایط پوستی را شامل می شوند. این بیماری ها می توانند با علائمی نظیر خارش قرمزی خشکی و بثورات پوستی همراه باشند که بسته به نوع و شدت متفاوت است.
این شرایط پوستی شایع بوده و حدود ۱۰ تا ۳۰ درصد از مراجعات به متخصصین پوست را به خود اختصاص می دهند. درک ماهیت درماتیت و اگزما برای مدیریت صحیح و بهبود کیفیت زندگی افراد مبتلا حیاتی است. این بیماری ها هرچند ناخوشایند هستند اما مسری نیستند و از فردی به فرد دیگر منتقل نمی شوند. شناخت دقیق انواع درماتیت به تشخیص و درمان موثرتر کمک شایانی می کند زیرا هر نوع ویژگی ها و رویکردهای درمانی خاص خود را دارد.
درماتیت چیست
درماتیت واژه ای عمومی برای توصیف التهاب پوست است. این وضعیت پوستی می تواند خود را به اشکال گوناگون نشان دهد و معمولاً با تغییراتی نظیر خشکی تورم قرمزی و خارش همراه است. درماتیت به دلیل واکنش های مختلف بدن به عوامل داخلی یا خارجی ایجاد می شود و می تواند مزمن یا حاد باشد. برخی از انواع درماتیت به صورت فصلی یا در پاسخ به استرس تشدید می شوند. در حالی که برخی دیگر ممکن است برای مدت طولانی ادامه یابند.
این عارضه پوستی در سنین مختلف شیوع متفاوتی دارد؛ به عنوان مثال برخی انواع در کودکان و نوزادان شایع تر هستند در حالی که برخی دیگر در بزرگسالان و سالمندان بیشتر دیده می شوند. مدیریت علائم درماتیت معمولاً شامل استفاده از کرم ها و داروهای موضعی برای تسکین التهاب و خارش است. در موارد شدیدتر یا بروز عفونت مراجعه به پزشک متخصص پوست ضروری است تا از پیشرفت بیماری جلوگیری شود و درمان مناسب صورت گیرد.
علائم درماتیت
علائم درماتیت طیف گسترده ای دارد و شدت آن ها می تواند از خفیف تا شدید متغیر باشد. بروز این نشانه ها بستگی به نوع درماتیت و ناحیه درگیر بدن دارد. همه افراد مبتلا به درماتیت لزوماً همه علائم را تجربه نمی کنند اما برخی از رایج ترین نشانه ها عبارتند از:
ضایعات پوستی (راش): این ضایعات ممکن است به صورت لکه های قرمز برجسته یا تغییر رنگ داده شده روی پوست ظاهر شوند.
خارش پوست: یکی از شایع ترین و آزاردهنده ترین علائم است که می تواند از خفیف تا بسیار شدید باشد و منجر به ناراحتی قابل توجهی شود.
قرمزی و التهاب: پوست در ناحیه درگیر ملتهب و قرمز می شود که نشانه ای از واکنش التهابی بدن است.
خشکی و ترک خوردگی پوست: پوست ممکن است خشک زبر و حتی ترک خورده شود که گاهی با درد و خونریزی همراه است.
تاول و ترشح: در موارد حادتر ممکن است تاول های کوچک یا بزرگ روی پوست ایجاد شده و سپس پاره شده و ترشح داشته باشند. این ترشحات می تواند به تشکیل دلمه و پوسته منجر شود.
پوسته پوسته شدن: لایه های سطحی پوست ممکن است به صورت فلس یا پوسته جدا شوند.
درد و سوزش: برخی افراد ممکن است در ناحیه درگیر احساس درد یا سوزش داشته باشند به خصوص اگر پوست ترک خورده یا عفونی شده باشد.
ضخیم شدن پوست (لیکنفیکاسیون): در موارد مزمن و به دلیل خاراندن مداوم پوست ممکن است ضخیم چرمی و تیره شود.
علل درماتیت
علل درماتیت بسته به نوع آن متفاوت است و می تواند ترکیبی از عوامل ژنتیکی محیطی و واکنش های ایمنی بدن باشد. برخی از انواع درماتیت مانند اگزمای دیشیدروتیک و درماتیت نومولار علل ناشناخته ای دارند اما برای بسیاری از آن ها عوامل محرک مشخصی شناسایی شده است.
درماتیت تماسی: این نوع درماتیت زمانی رخ می دهد که پوست مستقیماً با ماده ای تحریک کننده یا حساسیت زا تماس پیدا کند. مواد شوینده مواد آرایشی فلزاتی مانند نیکل (که در جواهرات یافت می شود) و برخی گیاهان مانند پیچک یا بلوط سمی از جمله محرک های رایج هستند که می توانند باعث واکنش های آلرژیک یا تحریکی شوند.
درماتیت آتوپیک (اگزما): این نوع اگزما اغلب ریشه ژنتیکی دارد و در خانواده هایی با سابقه اگزما آسم یا تب یونجه (رینیت آلرژیک) شایع تر است. عوامل محیطی خشکی پوست و حتی وجود باکتری های خاص روی سطح پوست می توانند در تشدید علائم نقش داشته باشند. نقص در سد دفاعی پوست باعث می شود رطوبت از دست برود و پوست در برابر محرک ها و آلرژن ها آسیب پذیرتر شود.
درماتیت سبورئیک: این نوع درماتیت معمولاً با حضور نوعی قارچ مخمری به نام مالاسزیا در غدد چربی مرتبط است. این وضعیت اغلب در نواحی پرچرب پوست مانند پوست سر صورت (به خصوص اطراف بینی و ابروها) و سینه دیده می شود. تغییرات فصلی (به خصوص در فصل های سرد و خشک) و عوامل ژنتیکی نیز می توانند در بروز و تشدید آن مؤثر باشند.
درماتیت استاز: این نوع درماتیت در اثر گردش خون ضعیف در اندام های تحتانی به ویژه پاها ایجاد می شود. نارسایی مزمن وریدی منجر به تجمع خون و مایعات در پاها شده و به التهاب و تغییرات پوستی در این نواحی می انجامد.
به طور کلی محرک ها می توانند شامل استرس تغییرات هورمونی آب و هوا و تماس با مواد شیمیایی باشند که همگی در بروز یا تشدید انواع درماتیت نقش دارند.
عوامل خطر درماتیت
عوامل خطر متعددی می توانند احتمال ابتلا به انواع درماتیت را افزایش دهند. این عوامل شامل ترکیبی از فاکتورهای ژنتیکی محیطی و شرایط سلامت فردی هستند که هر یک به نوع خاصی از درماتیت مرتبط می شوند. شناخت این عوامل می تواند در پیشگیری و مدیریت این شرایط پوستی مؤثر باشد.
سن: برخی از انواع درماتیت در گروه های سنی خاص شایع تر هستند. به عنوان مثال درماتیت آتوپیک بیشتر در نوزادان و کودکان خردسال دیده می شود در حالی که اگزما آستاتوتیک و درماتیت استاز بیشتر در افراد مسن شیوع دارند.
سابقه ی خانوادگی: وجود سابقه خانوادگی درماتیت اگزما آسم یا آلرژی ها (آتوپی) به طور قابل توجهی خطر ابتلا به درماتیت آتوپیک را افزایش می دهد که نشان دهنده نقش قوی ژنتیک در این بیماری است.
محیط و عوامل تحریک کننده: مواجهه مکرر با آب مواد شوینده حلال ها مواد شیمیایی خشن یا آلرژن های محیطی (مانند گرده گیاهان یا فلزات) می تواند به پوست آسیب رسانده و سد دفاعی آن را تضعیف کند که این امر خطر ابتلا به درماتیت تماسی را بالا می برد. به همین دلیل افرادی که مشاغلی با تماس مکرر دست با مواد تحریک کننده دارند (مانند کارکنان بهداشتی آشپزها یا نظافتچی ها) بیشتر در معرض درماتیت دست قرار می گیرند.
وضعیت سلامتی و بیماری های زمینه ای: برخی بیماری ها یا شرایط پزشکی می توانند خطر درماتیت را افزایش دهند. به عنوان مثال نارسایی مزمن وریدی (مشکلات گردش خون در پاها) عامل اصلی درماتیت استاز است. همچنین بیماری های عصبی مانند پارکینسون و عفونت HIV با درماتیت سبورئیک مرتبط هستند.
حساسیت و آلرژی: افراد دارای سیستم ایمنی حساس تر که مستعد واکنش های آلرژیک هستند بیشتر در معرض درماتیت تماسی آلرژیک یا تشدید درماتیت آتوپیک قرار دارند.
استرس: استرس و اضطراب می توانند سیستم ایمنی بدن را تحت تأثیر قرار داده و باعث تشدید علائم درماتیت شوند از جمله نورودرماتیت که به دلیل خاراندن مزمن ناشی از استرس ایجاد می شود.
تشخیص درماتیت
تشخیص درماتیت معمولاً توسط متخصص پوست انجام می شود و شامل بررسی دقیق سوابق پزشکی و معاینه فیزیکی پوست است. در بسیاری از موارد پزشک می تواند نوع درماتیت را صرفاً با مشاهده ظاهر ضایعات پوستی و الگوی پراکندگی آن ها تشخیص دهد. با این حال در برخی موارد برای تأیید تشخیص یا رد سایر بیماری های پوستی نیاز به آزمایش های تکمیلی است.
معاینه فیزیکی و سابقه پزشکی: پزشک ابتدا وضعیت پوست را به دقت بررسی می کند و سوالاتی در مورد زمان شروع علائم شدت آن ها عوامل تشدیدکننده یا تسکین دهنده و سابقه خانوادگی بیماری های پوستی یا آلرژی ها می پرسد.
آزمایش پچ (Patch Test): اگر پزشک به درماتیت تماسی آلرژیک مشکوک باشد آزمایش پچ توصیه می شود. در این آزمایش مقادیر کمی از آلرژن های رایج (مانند نیکل عطرها مواد نگهدارنده) روی پوست پشت یا بازو قرار داده می شوند و پس از ۴۸ تا ۹۶ ساعت واکنش پوست به هر ماده بررسی می شود تا آلرژن خاص شناسایی گردد. این روش به شناسایی عامل حساسیت زا کمک می کند تا بیمار بتواند از تماس با آن پرهیز کند.
بیوپسی پوست: در موارد نادر و زمانی که تشخیص واضح نیست یا برای رد سایر بیماری های پوستی با علائم مشابه ممکن است پزشک نمونه برداری (بیوپسی) از پوست انجام دهد. در این روش بخش کوچکی از پوست درگیر برداشته شده و زیر میکروسکوپ بررسی می شود تا ویژگی های بافت شناسی التهاب و نوع درماتیت مشخص شود.
آزمایش های دیگر: گاهی اوقات آزمایش های خون یا کشت میکروبی از ضایعات پوستی نیز ممکن است برای رد عفونت های قارچی یا باکتریایی که می توانند علائم مشابهی ایجاد کنند انجام شود.
انواع درماتیت
درماتیت و اگزما طیف وسیعی از شرایط التهابی پوست را در بر می گیرند که هر یک دارای ویژگی های بالینی علل و رویکردهای درمانی خاص خود هستند. شناخت این انواع به درک بهتر وضعیت پوست و انتخاب روش های درمانی مناسب کمک می کند. از درماتیت آتوپیک که بیشتر در کودکان شایع است تا درماتیت سبورئیک که نواحی چرب پوست را درگیر می کند هر نوع درماتیت چالش های منحصربه فردی را به همراه دارد.
این بیماری ها با وجود تفاوت هایشان همگی با التهاب پوست مشخص می شوند و می توانند باعث خارش قرمزی خشکی و ناراحتی شوند. در ادامه به بررسی دقیق تر شایع ترین و مهم ترین انواع درماتیت می پردازیم تا درک جامع تری از این عارضه های پوستی به دست آوریم.
درماتیت و اگزما اصطلاحاتی هستند که به التهاب پوست اشاره دارند و طیف وسیعی از شرایط پوستی را شامل می شوند. شناخت دقیق انواع درماتیت به تشخیص و درمان موثرتر کمک شایانی می کند زیرا هر نوع ویژگی ها و رویکردهای درمانی خاص خود را دارد.
درماتیت آتوپیک اگزما
درماتیت آتوپیک که اغلب به سادگی اگزما نامیده می شود یک بیماری التهابی مزمن پوستی است که عمدتاً نوزادان کودکان خردسال و نوجوانان را تحت تأثیر قرار می دهد هرچند در بزرگسالان نیز دیده می شود. این بیماری با خارش شدید خشکی پوست و دوره های مکرر التهاب مشخص می شود. پوست درگیر معمولاً قرمز پوسته پوسته و گاهی همراه با ترشح است. در نوزادان این ضایعات اغلب روی صورت پوست سر و تنه ظاهر می شوند در حالی که در کودکان بزرگ تر و نوجوانان نواحی خمیده مانند پشت زانوها و داخل آرنج ها بیشتر درگیر می شوند. در بزرگسالان درماتیت آتوپیک می تواند به صورت ضخیم شدن و چرمی شدن پوست (لیکنفیکاسیون) در نواحی مانند دست ها صورت و پلک ها بروز کند. این بیماری اغلب با سابقه خانوادگی آلرژی ها آسم و تب یونجه همراه است و نشان دهنده یک زمینه ژنتیکی قوی است. مدیریت آن شامل مرطوب نگه داشتن پوست پرهیز از محرک ها و استفاده از داروهای ضدالتهاب موضعی است.
درماتیت تماسی
درماتیت تماسی به التهاب پوستی اطلاق می شود که در اثر تماس مستقیم با یک ماده خاص ایجاد می گردد. این واکنش پوستی می تواند به صورت خارش قرمزی تورم و گاهی تاول و ترشح ظاهر شود. درماتیت تماسی به دو دسته اصلی تقسیم می شود که بر اساس مکانیزم ایجاد و نوع ماده محرک متفاوت هستند. درماتیت تماسی تحریکی شایع ترین نوع است و به دلیل آسیب مستقیم به پوست توسط مواد شیمیایی خشن یا تحریک کننده های فیزیکی ایجاد می شود. در مقابل درماتیت تماسی آلرژیک یک واکنش ایمنی تأخیری به ماده ای است که بدن به آن حساسیت پیدا کرده است. شناخت دقیق نوع درماتیت تماسی و شناسایی ماده عامل کلید اصلی در درمان و پیشگیری از عود آن است. پرهیز از تماس با محرک ها یا آلرژن ها و استفاده از کرم های تسکین دهنده از جمله راهکارهای درمانی مؤثر هستند.
انواع آلرژیک درماتیت تماسی
درماتیت تماسی آلرژیک نوعی واکنش حساسیتی تأخیری است که زمانی رخ می دهد که پوست با ماده ای (آلرژن) تماس پیدا کند که سیستم ایمنی بدن آن را به عنوان یک تهدید شناسایی کرده و به آن واکنش نشان می دهد. این واکنش معمولاً چندین ساعت تا چند روز پس از تماس با آلرژن ظاهر می شود. علائم شامل خارش شدید قرمزی تورم و ایجاد ضایعات اگزماتوز با مرز مشخص در ناحیه تماس است. آلرژن های رایج عبارتند از: نیکل (که در جواهرات دکمه ها و زیپ ها یافت می شود) اوروشیول (رزین موجود در گیاهانی مانند سماق سمی و بلوط سمی) مواد معطر و نگهدارنده ها در لوازم آرایشی و بهداشتی لاتکس (در دستکش ها و برخی محصولات لاستیکی) و پارافنیلن دی آمین (در رنگ موها). تشخیص این نوع درماتیت اغلب با استفاده از آزمایش پچ (Patch Test) صورت می گیرد که به شناسایی آلرژن خاص کمک می کند. پرهیز کامل از تماس با آلرژن شناسایی شده اساس درمان و پیشگیری از عود است.
انواع تحریکی درماتیت تماسی
درماتیت تماسی تحریکی شایع ترین نوع درماتیت تماسی است که در اثر تماس مستقیم پوست با موادی رخ می دهد که به طور فیزیکی مکانیکی یا شیمیایی به پوست آسیب می رسانند. برخلاف نوع آلرژیک که واکنش ایمنی است در اینجا آسیب به سد دفاعی پوست به صورت مستقیم و بدون دخالت سیستم ایمنی رخ می دهد. عوامل تحریک کننده شامل آب صابون ها مواد شوینده قوی حلال ها اسیدها بازها و حتی اصطکاک مکرر هستند. این نوع درماتیت به ویژه در مشاغلی که با تماس مکرر دست با آب و مواد شیمیایی همراه است (مانند کارکنان صنایع غذایی نظافتچی ها و کارکنان بهداشتی درمانی) بسیار شایع است. علائم می تواند از قرمزی و خشکی خفیف تا تاول زخم و ترک خوردگی شدید پوست متغیر باشد. دست ها و فضاهای بین انگشتان به دلیل تجمع مواد تحریک کننده اغلب درگیر می شوند. پیشگیری از طریق اجتناب از تماس با مواد تحریک کننده و استفاده از دستکش های محافظ و مرطوب کننده های مناسب نقش کلیدی در مدیریت این وضعیت دارد.
درماتیت سبورئیک
درماتیت سبورئیک یک بیماری پوستی مزمن و عودکننده است که نواحی غنی از غدد سباسه (چربی) مانند پوست سر صورت (به خصوص اطراف بینی ابروها و ریش) و قفسه سینه را درگیر می کند. این بیماری با لکه های قرمز و پوسته پوسته شدن مشخص می شود که اغلب به صورت پوسته های چرب یا خشک ظاهر می شوند. شوره سر نوع خفیف تری از درماتیت سبورئیک است که تنها با پوسته ریزی و التهاب کم همراه است. علت دقیق آن کاملاً مشخص نیست اما اعتقاد بر این است که قارچ مخمری مالاسزیا که به طور طبیعی روی پوست زندگی می کند در افراد مستعد نقش مهمی ایفا می کند. عواملی مانند استرس تغییرات هورمونی آب و هوای سرد و خشک و برخی بیماری های زمینه ای نظیر عفونت HIV و بیماری پارکینسون می توانند درماتیت سبورئیک را تشدید کنند. درمان معمولاً شامل استفاده از شامپوها و کرم های ضدقارچ و کورتیکواستروئیدهای موضعی برای کنترل التهاب و پوسته ریزی است.
اگزما دیشیدروتیک
اگزما دیشیدروتیک که با نام های پمفولیکس یا دیشیدروزیس نیز شناخته می شود نوعی درماتیت مزمن و بسیار خارش دار است که به طور مشخص کف دست ها کف پاها و کناره های انگشتان را درگیر می کند. علامت بارز این بیماری ظهور حبابچه های ریز و عمیق متعدد است که زیر سطح پوست تشکیل می شوند. این حبابچه ها می توانند به شدت خارش دار باشند و گاهی اوقات به هم پیوسته و تاول های بزرگ تری را ایجاد کنند که ممکن است دردناک و مستعد عفونت ثانویه باشند. با گذشت زمان این حبابچه ها خشک شده و به پلاک های پوسته پوسته و ترک خورده تبدیل می شوند. اگرچه علت دقیق اگزما دیشیدروتیک ناشناخته است اما عواملی مانند استرس آلرژی ها (به ویژه به فلزاتی مانند نیکل) تعریق زیاد و تماس با مواد شیمیایی می توانند در بروز یا تشدید آن نقش داشته باشند. این بیماری اغلب در افراد جوان تر دیده می شود اما می تواند در هر سنی رخ دهد. درمان شامل استفاده از کورتیکواستروئیدهای موضعی کمپرس های مرطوب و مدیریت عوامل محرک است.
درماتیت استاز واریسی
درماتیت استاز که به اگزمای واریسی نیز معروف است یک وضعیت التهابی پوست است که عمدتاً اندام های تحتانی به ویژه ساق پاها را در افراد مبتلا به نارسایی مزمن وریدی درگیر می کند. در این حالت به دلیل ضعف دریچه های وریدها خون به درستی به سمت قلب باز نمی گردد و در پاها جمع می شود. این تجمع خون و مایعات منجر به افزایش فشار در عروق و التهاب مزمن پوست می شود. علائم شامل قرمزی تورم خارش شدید و پوسته ریزی در ناحیه ساق پا است. در مراحل پیشرفته تر ممکن است تغییر رنگ پوست به قهوه ای (به دلیل رسوب هموسیدرین) ضخیم شدن پوست (لیپودرماتواسکلروز) و حتی ایجاد زخم های باز (زخم های وریدی) مشاهده شود. لیپودرماتواسکلروز می تواند منجر به تنگ شدن ناحیه مچ پا شود و ظاهری شبیه به بطری شامپاین وارونه به پا بدهد. درمان شامل مدیریت نارسایی وریدی زمینه ای (مانند استفاده از جوراب های فشاری و بالا نگه داشتن پاها) و همچنین کنترل التهاب و عفونت های ثانویه پوستی است.
اگزما نامولار
اگزما نامولار که به درماتیت دیسکوئید یا اگزمای سکه ای نیز معروف است یک بیماری التهابی مزمن پوستی است که با ظهور پلاک های پوستی دایره ای یا بیضوی شکل مشخص می شود. واژه نامولار از کلمه لاتین به معنای سکه گرفته شده است زیرا ضایعات اغلب ظاهری شبیه به سکه دارند. این پلاک ها معمولاً قرمز پوسته پوسته خارش دار و گاهی ترشح دار هستند و اغلب روی تنه و اندام ها به ویژه بازوها و پاها دیده می شوند. این نوع اگزما در افراد میانسال و سالمند شایع تر است اما می تواند در هر سنی رخ دهد. علت دقیق اگزما نامولار ناشناخته است اما عواملی مانند خشکی پوست آسیب های پوستی (مانند گزش حشرات) محرک های محیطی و زمینه ژنتیکی می توانند در بروز آن نقش داشته باشند. تشخیص بر اساس ظاهر بالینی ضایعات صورت می گیرد. درمان شامل مرطوب کننده های قوی کورتیکواستروئیدهای موضعی برای کاهش التهاب و خارش و در برخی موارد فوتوتراپی است. پرهیز از خاراندن و حفظ رطوبت پوست برای مدیریت این وضعیت ضروری است.
اگزما آستاتوتیک
اگزما آستاتوتیک که به اگزما کراکله یا اگزمای پوست خشک نیز معروف است نوعی درماتیت خارش دار است که عمدتاً در افراد مسن با پوست خشک به ویژه در اندام های تحتانی دیده می شود. این وضعیت معمولاً در ماه های سرد سال که رطوبت هوا پایین است و پوست بیشتر دچار خشکی می شود تشدید می گردد. علت اصلی از دست رفتن آب از لایه شاخی پوست به دلیل آسیب به سد محافظ پوست است که اغلب با افزایش سن مرتبط است. عوامل محیطی مانند رطوبت پایین (گرمایش مرکزی) و استفاده از صابون ها و مواد شوینده خشن می توانند این نوع اگزما را تشدید کنند. ویژگی های بالینی شامل پوسته ریزی خشکی و شکاف های سطحی پوست است که ظاهری شبیه به رودخانه خشک شده یا ترک های سفالی به پوست می دهد. خارش یک علامت شایع و آزاردهنده است که می تواند منجر به شکاف های خونریزی دار در موارد شدید شود. تشخیص عمدتاً بالینی است. درمان بر مرطوب سازی مکرر و کافی پوست برای حفظ رطوبت و بازسازی سد دفاعی آن و در صورت نیاز استفاده از کورتیکواستروئیدهای موضعی با قدرت متوسط برای کاهش التهاب متمرکز است.
درماتیت کف پای کودکی
درماتیت کف پای کودکی که گاهی اوقات به عنوان درماتیت خشک کف پا نیز شناخته می شود یک حالت التهابی اگزما است که به طور خاص کف پاها را درگیر می کند. این بیماری معمولاً در کودکان ۳ تا ۱۴ ساله به ویژه آن هایی که زمینه آتوپی (حساسیت های ارثی) دارند مشاهده می شود. علت دقیق این نوع درماتیت ناشناخته است اما اعتقاد بر این است که تحریک ناشی از مواد سنتتیک موجود در کفش ها و جوراب ها اصطکاک مداوم و تعریق بیش از حد در این ناحیه در بروز آن نقش دارند. علائم بالینی شامل قرمزی درد و ظاهری شیشه ای براق و ترک خورده در سطح کف پا است. معمولاً فضای بین انگشتان پا و پشت پا تحت تأثیر قرار نمی گیرد. تشخیص عمدتاً بالینی است و ممکن است آزمایش هایی برای رد عفونت های قارچی یا درماتیت تماسی آلرژیک انجام شود. این بیماری معمولاً خود محدود شونده است و با گذشت زمان بهبود می یابد. درمان شامل پرهیز از جوراب های سنتتیک و کفش های نامناسب استفاده از مرطوب کننده های پوستی و رعایت بهداشت پا است.
انواع دیگر درماتیت
علاوه بر انواع شایع درماتیت که به تفصیل بررسی شد چندین شکل دیگر از التهاب پوستی نیز وجود دارند که هر یک ویژگی های خاص خود را دارند. شناخت این انواع کمتر شایع نیز می تواند در تشخیص افتراقی و مدیریت مناسب کمک کننده باشد.
نورودرماتیت: این نوع درماتیت که به لیکن سیمپلکس مزمن نیز معروف است ناشی از خاراندن مزمن و مکرر یک ناحیه خاص از پوست است. استرس اضطراب و سایر عوامل تحریک کننده می توانند باعث شروع خارش شوند که به یک چرخه خارش-خاراندن منجر می شود. پوست درگیر ضخیم چرمی و تیره می شود و خطوط پوستی برجسته تر می گردند.
درماتیت نگلکتا (فراموشی): این وضعیت پوستی در اثر عدم رعایت بهداشت مناسب و تجمع سلول های مرده پوست سبوم و عرق در یک ناحیه خاص ایجاد می شود. پوست درگیر تیره و هایپرپیگمانته می شود و ممکن است ظاهری کثیف داشته باشد در حالی که با شستشوی منظم و مناسب می توان آن را برطرف کرد. این نوع درماتیت بیشتر در نواحی ای که به راحتی فراموش می شوند یا دسترسی به آن ها دشوار است مانند پشت گوش ها یا بین چین های پوستی دیده می شود.
درماتیت دور دهانی: این نوع درماتیت با بثورات قرمز و برجستگی های کوچک (پاپول) در اطراف دهان و گاهی اطراف بینی و چشم ها مشخص می شود. استفاده طولانی مدت از کورتیکواستروئیدهای موضعی قوی برخی لوازم آرایشی و خمیردندان های حاوی فلوراید می توانند از عوامل ایجادکننده آن باشند. این وضعیت بیشتر در زنان جوان دیده می شود و با سوزش خفیف همراه است.
اریترودرمی (درماتیت اکسفولیاتیو): این یک نوع شدید و گسترده از درماتیت است که تقریباً تمام سطح پوست بدن را درگیر می کند. پوست به شدت قرمز ملتهب و پوسته پوسته می شود. این وضعیت می تواند ناشی از تشدید بیماری های پوستی موجود مانند پسوریازیس یا اگزما باشد یا به دلیل واکنش به داروها ایجاد شود. اریترودرمی یک وضعیت اورژانسی پزشکی است که نیاز به مراقبت های فوری دارد.
سوالات متداول
درماتیت و اگزما چه تفاوتی دارند؟
درماتیت یک اصطلاح کلی برای التهاب پوست است در حالی که اگزما اغلب به درماتیت آتوپیک اشاره دارد. اگزما زیرمجموعه ای از درماتیت است که با خارش شدید خشکی و التهاب مزمن پوست مشخص می شود و معمولاً ریشه ژنتیکی دارد.
آیا درماتیت واگیردار است؟
خیر درماتیت و اگزما بیماری های پوستی واگیردار نیستند و از طریق تماس مستقیم یا غیرمستقیم منتقل نمی شوند. آن ها عمدتاً ناشی از عوامل ژنتیکی محیطی و واکنش های ایمنی بدن هستند و نه عفونت های مسری.
آیا درماتیت قابل درمان است؟
بسیاری از انواع درماتیت قابل مدیریت و کنترل هستند و علائم آن ها با درمان های مناسب بهبود می یابند. برخی انواع ممکن است مزمن باشند و نیاز به مدیریت طولانی مدت داشته باشند اما با مراقبت صحیح می توان کیفیت زندگی را حفظ کرد.
بهترین روش های درمان درماتیت کدامند؟
بهترین روش های درمان شامل استفاده از مرطوب کننده ها کورتیکواستروئیدهای موضعی برای کاهش التهاب آنتی هیستامین ها برای کنترل خارش و پرهیز از عوامل محرک است. در موارد شدیدتر پزشک ممکن است داروهای سیستمیک یا فتوتراپی تجویز کند.
چگونه می توان از عود درماتیت جلوگیری کرد؟
برای جلوگیری از عود حفظ رطوبت پوست با مرطوب کننده های مناسب شناسایی و پرهیز از محرک ها یا آلرژن های شناخته شده مدیریت استرس و رعایت بهداشت پوست ضروری است. استفاده منظم از درمان های نگهدارنده نیز کمک کننده است.
چه زمانی برای درماتیت باید به پزشک مراجعه کرد؟
در صورت تشدید علائم بروز عفونت درد شدید عدم پاسخ به درمان های خانگی یا گسترش ضایعات پوستی باید به پزشک متخصص پوست مراجعه کرد. تشخیص و درمان به موقع می تواند از عوارض جدی تر جلوگیری کند.